Hipertireoidismo em gatos: como realizar o diagnóstico
O hipertireoidismo em gatos é uma doença complexa que requer atendimento veterinário especializado. A Medicina Veterinária de Felinos busca aprimorar constantemente seus recursos para que o tratamento seja um sucesso. Veja o que a Dra. Fernanda Amorim diz sobre a etiologia e diagnóstico dessa doença.
Recomendado para você

Escrito por
Introdução
O hipertireoidismo em gatos é um distúrbio multissistêmico resultante de concentrações circulantes excessivas de tiroxina (T4) e triiodotironina (T3) produzidas pela glândula tireoide (Peterson, 2012). Os gatos normalmente têm duas glândulas de tireoide, uma em cada lado do pescoço. Uma ou ambas (70% dos casos) as glândulas podem estar afetadas. A hiperplasia adenomatosa funcional da tireoide (ou adenoma) envolvendo um ou ambos os lobos da tireoide é a anormalidade patológica mais comum associada ao hipertireoidismo em gatos (Carney et al., 2016). O excesso dos hormônios da tireoide causa um metabolismo acelerado, refletindo em alterações cardíacas, vasculares, renais, digestivas, comportamentais, dentre várias outras (Peterson, 2012).
O hipertireoidismo é uma das endocrinopatias mais frequentemente diagnosticadas em gatos adultos e idosos, sobretudo acima dos oito anos de idade (Carney et al., 2016) (Figura 1), sem predileção óbvia por raça ou sexo na maioria dos estudos epidemiológicos. No Brasil, sua relevância também é evidente: em um estudo retrospectivo realizado em um hospital veterinário universitário, 11,1% dos gatos avaliados receberam diagnóstico de hipertireoidismo, embora apenas 7,7% tenham sido inicialmente diagnosticados no momento da admissão (Taranti et al., 2022). A grande variação de sinais clínicos, somada à presença comum de comorbidades como a doença renal crônica (DRC), torna o processo diagnóstico desafiador e ressalta a necessidade de uma abordagem sistemática.
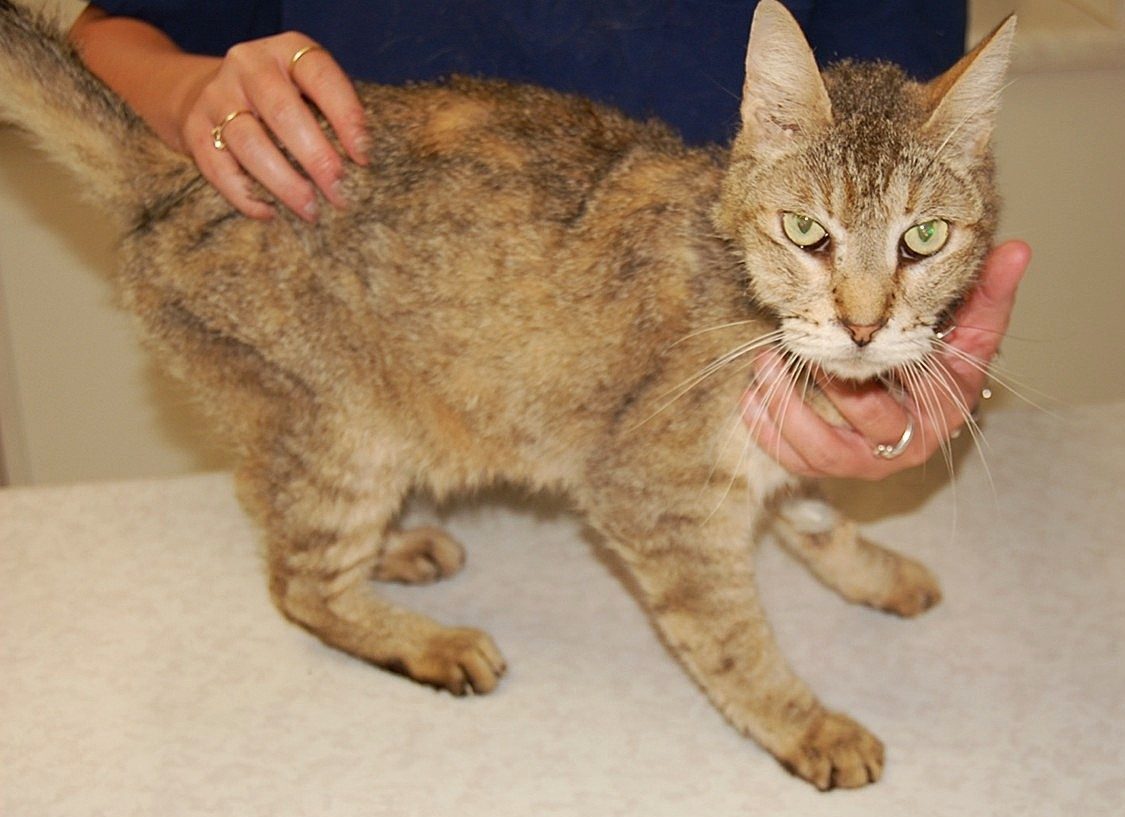
Figura 1. Gato de 13 anos com hipertireoidismo. Fonte: Amorim, 2025.
Diagnóstico: quando suspeitar de hipertireoidismo?
Os sinais clínicos do hipertireoidismo incluem perda de peso apesar do apetite preservado ou aumentado, acompanhada frequentemente por polifagia, poliúria, polidipsia, hiperatividade, inquietação, vocalização excessiva, taquicardia, vômito, diarreia e pelagem alterada (Carney et al., 2016; Peterson, 2014). Contudo, na prática, o quadro clínico pode ser menos típico. Comorbidades são frequentes, incluindo anormalidades cardíacas e doença renal crônica, presentes em 51% (Watson et al., 2018) e 46,2% dos gatos, respectivamente (Taranti et al., 2022).
Um exame físico completo é importante porque os achados clínicos em gatos com hipertireoidismo podem variar significativamente (Carney et al., 2016). Classicamente, a perda de peso e a perda muscular, afetando especialmente os músculos epaxiais, são notáveis. Glândulas tireoides palpavelmente aumentadas são altamente sugestivas, mas não necessariamente indicativas, de hipertireoidismo clínico (Norsworthy et al., 2002). Hipertensão arterial, sopros cardíacos e arritmias são frequentemente identificados. Tamanho, formato ou consistência anormal dos rins ou do trato intestinal podem sugerir comorbidades.
a) Primeira etapa diagnóstica: avaliação mínima recomendada
A AAFP/ISFM recomenda que todo gato com suspeita de hipertireoidismo seja avaliado inicialmente com hemograma, bioquímica sérica, urinálise e dosagem de T4 total (Carney et al., 2016). Esses exames auxiliam não apenas no diagnóstico, mas também na identificação de doenças concomitantes que influenciam a interpretação hormonal. A avaliação da pressão arterial e o ecocardiograma são essenciais para identificar alterações cardiovasculares.
Aproximadamente 40% a 50% dos gatos com hipertireoidismo apresentam uma leve elevação no hematócrito (Scott-Moncrieff, 2000). Na bioquímica, é comum observar aumento de ALT e ALP, reflexo do estado hipermetabólico associado à doença (Carney et al., 2016).
A azotemia, por outro lado, deve ser interpretada com cautela: pode indicar tanto DRC quanto desidratação. No estudo brasileiro, 76% dos gatos hipertireoideos eram azotêmicos (Taranti et al., 2022). Estudos recentes demonstram que a doença renal crônica (DRC) pode permanecer mascarada em uma proporção substancial de gatos hipertireoideos, variando entre 15% e 50%, dependendo da população avaliada (Peterson, Carmody & Rishniw, 2025). A presença de comorbidades, especialmente a DRC, representa um cenário complexo. A literatura recente indica que a creatinina pode permanecer dentro da faixa de referência mesmo em gatos com DRC significativa, devido ao aumento da taxa de filtração glomerular (TFG) induzido pelo hipertireoidismo e à perda de massa muscular, situação conhecida como DRC mascarada, que deve ser considerada na avaliação diagnóstica prévia ao tratamento (Peterson, Carmody & Rishniw, 2025). Nesses casos, pequenas alterações na bioquímica, especialmente creatinina próxima ao limite superior da normalidade, aumento do SDMA e urinálise com USG reduzida, podem fornecer pistas valiosas para a interpretação hormonal e para o manejo clínico.
b) O papel central do T4 total
O T4 total permanece como o exame inicial de escolha no diagnóstico do hipertireoidismo (Peterson, 2014). Em gatos com sinais clássicos, é comum que o T4 esteja significativamente acima do intervalo de referência, permitindo diagnóstico direto quando há evidência clínica (Carney et al., 2016). No estudo brasileiro, utilizou-se o valor de referência de T4 ≥ 3,8 µg/dL para caracterizar a doença (Taranti et al., 2022).
As diretrizes AAFP/ISFM ressaltam ainda que a confirmação diagnóstica requer T4 persistentemente elevado em associação aos sinais clínicos compatíveis, reforçando a importância da reavaliação seriada nos casos de valores limítrofes (Carney et al., 2016).
Entretanto, o T4 total pode permanecer dentro da faixa de referência em fases iniciais da doença ou na presença de comorbidades, exigindo reavaliação seriada (Peterson, 2014). Doenças sistêmicas concomitantes também podem reduzir o T4 total para o terço superior do intervalo de referência, mascarando a condição (Carney et al., 2016).
c) Quando o T4 total não confirma: interpretação ampliada
Nos casos em que há forte suspeita clínica, mas o T4 permanece normal, recomenda-se repetir a dosagem em duas a quatro semanas e incluir a determinação de T4 livre por diálise de equilíbrio (T4l). A combinação de T4 normal-alto com T4l elevado é sugestiva de hipertireoidismo. Já em gatos com tireoide palpável e T4 normal (terço inferior e médio do intervalo de referência), a abordagem mais segura é monitorar os sinais e repetir o exame após alguns meses.
A dosagem de TSH canino pode servir como auxílio adicional, uma vez que gatos hipertireoideos costumam apresentar valores muito baixos ou indetectáveis de TSH (Peterson, 2014). No entanto, o teste disponível tem baixa sensibilidade, e muitos gatos idosos eutireoideos também apresentam TSH reduzido, o que limita a utilidade do exame de forma isolada. Por isso, o TSH só deve ser interpretado em conjunto com o T4 total e o T4l.
Exames de imagem
A cintilografia é considerada o exame de escolha para avaliação detalhada da glândula tireoide, quando disponível. Além de confirmar o diagnóstico, permite identificar doença uni ou bilateral e detectar tecido tireoidiano ectópico, informações valiosas para o planejamento terapêutico (Peterson, 2014). As diretrizes recomendam sua utilização em casos ambíguos ou subclínicos (Carney et al., 2016). A ultrassonografia pode fornecer informações anatômicas importantes, mas não substitui a cintilografia no diagnóstico funcional da tireoide (Peterson, 2014).
Modalidades de tratamento
A terapia definitiva com radioiodoterapia ou tireoidectomia deve ser indicada especialmente se o gato for bastante jovem e saudável (Carney et al., 2016). No entanto, no caso de gatos geriátricos, gatos com doença não tireoidiana concomitante (especialmente DRC) e gatos cujos responsáveis recusam a terapia definitiva, a administração de longo prazo do medicamento antitireoidiano metimazol (ou tiamazol) é uma opção.
Conclusão
O diagnóstico do hipertireoidismo felino exige integração entre suspeita clínica, exame físico minucioso e interpretação criteriosa dos exames hormonais. Embora o T4 total continue sendo o principal ponto de partida, casos limítrofes ou influenciados por comorbidades demandam o uso de testes complementares e, em alguns contextos, exames de imagem. Uma abordagem sistemática aumenta significativamente a precisão diagnóstica e permite orientar a escolha terapêutica de forma mais segura.
Referências Bibliográficas
Carney HC et al. (2016). AAFP/ISFM Feline Hyperthyroidism Guidelines. Journal of Feline Medicine and Surgery. DOI: 10.1177/1098612X16643252.
Peterson ME (2014). Feline hyperthyroidism: an animal model for toxic nodular goiter. Journal of Endocrinology. DOI: 10.1530/JOE-14-0294.
Peterson ME (2012). Hyperthyroidism in cats: what’s causing this epidemic of thyroid disease and can we prevent it? J Feline Med Surg. Nov;14(11):804-18. doi: 10.1177/1098612X12464462.
Peterson ME, Carmody KA, Rishniw M. (2025). Hyperthyroid cats that develop azotemia following successful radioiodine treatment have shorter survival times compared to cats that remain nonazotemic. Journal of the American Veterinary Medical Association.
Norsworthy GD et al. (2002). Relationship between semi-quantitative thyroid palpation and total thyroxine concentration in cats with and without hyperthyroidism. DOI: 10.1053/jfms.2001.0164.
Scott-Moncrieff JC. (2000). Hyperthyroidism. In: Feldman EC, Nelson RW. Canine and Feline Endocrinology and Reproduction, 3rd ed. Saunders.
Taranti L et al. (2022). Prevalence, clinical and epidemiological features of feline hyperthyroidism at a veterinary teaching hospital in Brazil. Acta Vet. Brasilica. DOI: 10.21708/avb.2022.16.3.10733.
Watson N, Murray JK, Fonfara S, Hibbert A. (2018). Clinicopathological features and comorbidities of cats with mild, moderate or severe hyperthyroidism: a radioiodine referral population. J Feline Med Surg. Dec;20 (12): 1130-1137. doi: 10.1177/1098612X18755925.